Salud intestinal: conexión INTESTINO-MICROBIOTA-CEREBRO
La conexión intestino-cerebro: cómo la salud intestinal influye en tu mente y bienestar emocional
El vínculo entre nuestro intestino y el cerebro es algo que todos hemos sentido. Por ejemplo: piensa en las mariposas en el estómago cuando estás emocionado, o en las náuseas y la pérdida de apetito que pueden acompañar a una ansiedad intensa. Estos son ejemplos de cómo nuestras emociones afectan directamente a nuestro intestino, lo que demuestra la estrecha relación entre nuestro sistema digestivo y el cerebro. De hecho, nuestro intestino no solo es sensible a las emociones, sino también a nuestros pensamientos y acciones. Así, ciertos tipos de terapia, como la terapia cognitivo-conductual, enfatizan cuán conectados están nuestros pensamientos, sentimientos y acciones, lo cual también influye en la salud intestinal.
No obstante, no solo nuestro estado mental afecta a nuestro intestino, sino que también ocurre al revés: la salud intestinal influye en nuestro cerebro. Para empezar, consideremos un par de datos fascinantes:
- Nuestro intestino contiene alrededor de 200 millones de neuronas.
- Aproximadamente el 90-95% de la serotonina del cuerpo (un neurotransmisor clave que influye en el estado de ánimo) se produce en el intestino.
Cómo se Comunican el Intestino y el Cerebro: Actores Clave en el Eje Intestino-Cerebro [1]

Foto de: The Microbiota-Gut-Brain Axis (2019)
El eje intestino-cerebro está compuesto principalmente por:
- Sistema Nervioso Central (SNC)
- Sistema Nervioso Autónomo (SNA)
- Sistema Nervioso Entérico (SNE)
- Eje Hipotálamo-Pituitario-Adrenal (HPA)
La comunicación entre el cerebro y el intestino ocurre a través del SNA, principalmente mediante el nervio vago, que es el nervio autónomo más largo de nuestro cuerpo. Este nervio comienza en el tronco encefálico, pasa por el cuello, el tórax y el abdomen, y termina en el colon. De esta manera, juega un papel crítico en la regulación de la frecuencia cardíaca, la presión arterial, la digestión e incluso el habla.
Este sistema de comunicación bidireccional funciona a través de la liberación de neurohormonas en el torrente sanguíneo e involucra también al sistema inmunológico, que se comunica con el cerebro a través de señales como interleucina e interferón-gamma.
Por otra parte, nuestra microbiota intestinal, compuesta por billones de bacterias y otros microorganismos en el intestino, también influye tanto en la salud física como mental, lo que demuestra lo crucial que es la salud intestinal para el bienestar general.
¿Cómo Funciona? Entendiendo el Sistema Nervioso Entérico y las Funciones Intestinales [1]
El sistema nervioso entérico (SNE) también conocido como el “segundo cerebro” es una red compleja de neuronas que se extiende desde el esófago hasta el ano. Por lo tanto, es un centro de comunicación vital, que recibe entradas sensoriales, simpáticas y parasimpáticas que ayudan a regular casi todas las funciones en el intestino. En consecuencia, recibe información del revestimiento intestinal y la envía de vuelta al cerebro.
De igual manera, el nervio vago desempeña un papel central en la gestión de la función intestinal, incluyendo la motilidad, la secreción de moco y el flujo sanguíneo. Así es como funciona el sistema nervioso autónomo en relación con el SNE:
- Estimulación Parasimpática (a través del nervio vago): aumenta la motilidad y secreción gastrointestinal.
- Estimulación Simpática: disminuye la actividad gastrointestinal, equilibrando la función digestiva según las necesidades actuales.
Funciones Clave del Tracto Gastrointestinal
El tracto gastrointestinal tiene dos funciones principales:
- Digestión y Absorción: se encarga de la digestión y absorción de nutrientes mientras maneja el transporte de agua y electrolitos en los intestinos.
- Defensa: el tracto gastrointestinal actúa como una barrera protectora, impidiendo que sustancias nocivas como virus, bacterias y moléculas proinflamatorias entren en el torrente sanguíneo.
Barreras defensivas
Desde las capas más externas hasta las más internas, la barrera protectora del intestino consiste en:
- Microbiota
- Moco
- Células epiteliales
- Células inmunitarias
Esta barrera selectiva permite que los nutrientes beneficiosos pasen mientras bloquea agentes dañinos.

Foto de: The Microbiota-Gut-Brain Axis (2019) [1]
Inmunidad Intestinal: El Rol del GALT
El sistema inmunológico del intestino, conocido como GALT (Tejido Linfoide Asociado al Intestino), distingue entre sustancias inofensivas e invasores nocivos. Cuando se detecta una amenaza, desencadena una respuesta de defensa, lanzando reacciones inflamatorias según sea necesario. Por lo tanto, la microbiota y el moco son partes esenciales de esta barrera inmune, protegiendo no solo contra infecciones sino también evitando que toxinas pasen al torrente sanguíneo.
Sin embargo, las alteraciones en este sistema pueden llevar a condiciones como:
- Síndrome del intestino irritable (SII)
- Crecimiento excesivo de cándida
- Sobrecrecimiento bacteriano en el intestino delgado (SIBO)
- Enfermedad celíaca
Además, estos desequilibrios pueden desencadenar respuestas inmunológicas, aumentar la permeabilidad intestinal y activar vías de dolor en el SNE. Como resultado, estas alteraciones pueden llevar a una desregulación del eje intestino-cerebro, afectando la motilidad, la secreción y causando hipersensibilidad visceral.
La Inflamación Intestinal Impacta en la Salud Cerebral
Cada vez que comemos, se desencadena una respuesta inflamatoria leve como medida de precaución, que generalmente se resuelve tras la digestión. Por otro lado, la inflamación crónica debido a comer frecuentemente o consumir ciertos alimentos puede crear un ambiente inflamatorio. En este caso, cuando la inflamación se vuelve crónica se pueden enviar señales de estrés al cerebro, lo que puede provocar síntomas como:
- Fatiga y baja energía.
- Apatía e incluso síntomas depresivos.
La microbiota y la salud intestinal: un jugador clave en nuestra conexión intestino-cerebro
Nuestra microbiota consiste en aproximadamente 10 billones de microorganismos, incluyendo bacterias, protozoos, hongos, levaduras y parásitos. Aunque anteriormente se creía que el 90% de nuestras células eran bacterianas, nuevas evidencias sugieren una proporción cercana al 50-50 con células humanas. [2]
Esto significa que, por cada célula humana, hay aproximadamente una célula bacteriana.
El papel de la microbiota en el desarrollo y la función cerebral
En cuanto al papel de la microbiota en el desarrollo y la función cerebral, los estudios demuestran que la colonización bacteriana en el intestino es crucial para el desarrollo y la maduración tanto del sistema nervioso entérico (SNE) como del sistema nervioso central (SNC). Sin embargo, la ausencia de esta colonización se relaciona con alteraciones en la expresión de neurotransmisores, lo que provoca retrasos en el vaciamiento gástrico y el tránsito intestinal. [3]
De igual manera, la investigación también vincula la disbiosis intestinal (desequilibrio en las poblaciones microbianas) con trastornos de salud mental como:
- La depresión.
- La ansiedad.
- Condiciones neurodegenerativas como el Alzheimer y el Parkinson.
A su vez, la disbiosis puede influir en la motilidad gastrointestinal, la secreción e incluso la sensibilidad visceral, lo que puede tener efectos significativos en el comportamiento y la salud emocional. [4], [5], [6], [7]
Por otro lado, la microbiota se comunica con el cerebro a través de varios mecanismos, incluyendo la liberación de moléculas al torrente sanguíneo, la activación de células inmunitarias y la estimulación directa del nervio vago. Esto influye en la liberación de neurotransmisores, que a su vez pueden afectar la salud mental.
Microbiota, salud intestinal y comportamiento humano
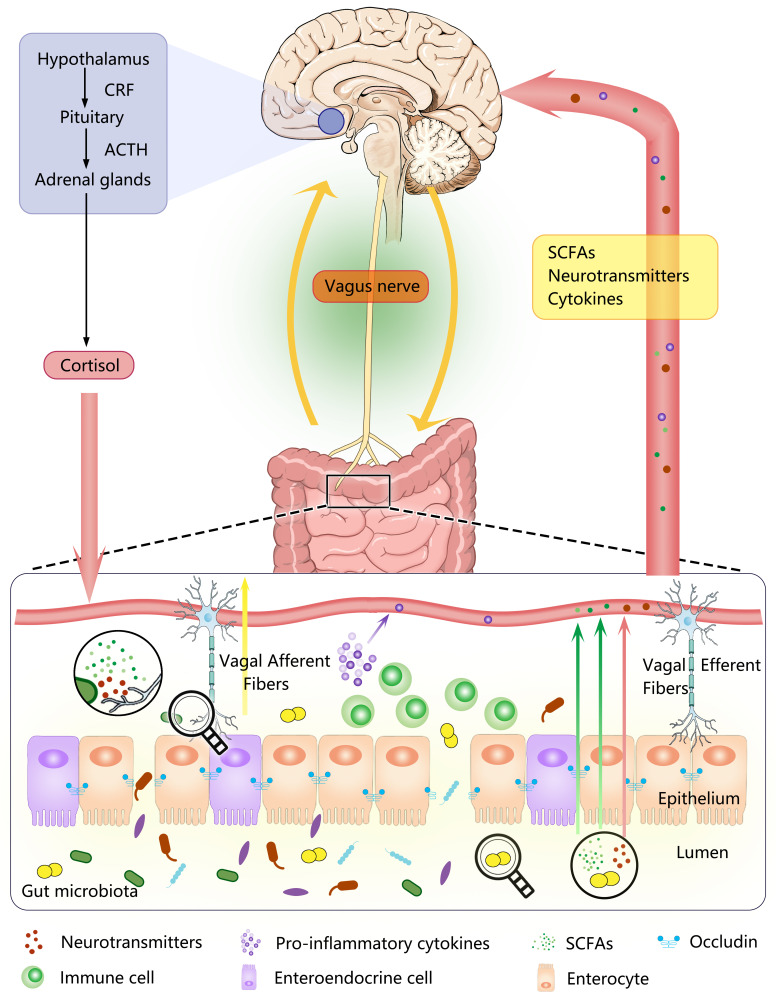
Foto de: Vagus Nerve and Underlying Impact on the Gut Microbiota-Brain Axis in Behavior and Neurodegenerative Diseases (2022) [8]
Cambios en la microbiota pueden afectar el estado de ánimo y el comportamiento, y a la inversa, los cambios de comportamiento o el estrés pueden alterar la composición de la microbiota. La comunicación entre la microbiota y el cerebro ocurre a través de múltiples vías:
El nervio vago
Este nervio actúa como un puente entre el intestino y el cerebro, detectando cambios en la microbiota y transmitiéndolos al cerebro. Además, ciertos patógenos y proteínas pueden incluso viajar a lo largo del nervio vago. Las investigaciones han demostrado que la estimulación del nervio vago puede ayudar a tratar afecciones como la depresión, el dolor crónico, la ansiedad y el estrés.
Por ejemplo, estudios que administraron Lactobacillus rhamnosus a ratones mostraron un aumento en la transcripción de ácido γ-aminobutírico (GABA), lo cual cambió el comportamiento en función de la integridad vagal. [8]
Neurohormonas
Las neurohormonas como la serotonina, la dopamina y las catecolaminas, que se producen en gran medida en el intestino, también juegan un papel en el estado de ánimo y el comportamiento.
Por ejemplo, el 90% de la serotonina del cuerpo, que influye en el estado de ánimo, se produce en el intestino y es regulada por la microbiota. Aunque la serotonina producida en el intestino no cruza directamente la barrera hematoencefálica (BHE), impacta el estado de ánimo regulando precursores que sí lo hacen, como el triptófano, cuya producción está regulada por enzimas metabolizadas por la microbiota intestinal.
Además, la producción de dopamina también está vinculada a la microbiota. Estudios en ratones sin microbiota (germ-free) han mostrado niveles reducidos de dopamina, lo cual es un área de investigación interesante para comprender la patogénesis de la enfermedad de Parkinson. [4], [9]
La microbiota contribuye a la producción de GABA. En este sentido, ciertas bacterias que contienen la enzima descarboxilasa de glutamato convierten el glutamato dietético en GABA, un neurotransmisor esencial para la modulación del comportamiento. Estudios indican que la suplementación con probióticos, que aumenta la disponibilidad de GABA, puede mejorar el control de la ansiedad, resaltando el papel de la microbiota en la salud mental. [10]
El Impacto de los Ácidos Grasos de Cadena Corta (SCFAs) en la Función Cerebral
- Ácidos grasos de cadena corta (SCFAs): producidos a través de la digestión de fibras dietéticas por la microbiota, los SCFAs (como el propionato, el butirato y el acetato) son capaces de cruzar la BHE y llegan al hipotálamo, lo que influye en neurotransmisores como el GABA y el glutamato. [11]
- El eje hipotálamo-pituitario-adrenal (HPA): regula nuestra respuesta al estrés. En estudios realizados con ratones sin microbiota, se han observado respuestas inflamatorias exageradas al estrés, lo que sugiere que una microbiota saludable puede ayudar a moderar estas respuestas. Por ejemplo, altos niveles de Lactobacillus rhamnosus se han asociado con niveles más bajos de corticosterona (una hormona del estrés), mejor manejo del estrés, menor depresión y reducción de la inflamación. A la inversa, pequeñas exposiciones al estrés pueden afectar la microbiota, mostrando cuán profundamente interconectados están estos sistemas. [11]
- Liberación de citoquinas antiinflamatorias, que pueden cruzar la BHE y estimular la neurogénesis. Se cree que este proceso es neuroprotector, especialmente después de eventos como una lesión isquémica.
Cuando la disbiosis golpea
Cuando ocurre un desequilibrio en la microbiota, las concentraciones de moléculas importantes pueden alterarse. Esto, a su vez, puede contribuir al desarrollo de diversas enfermedades
- Trastornos de comportamiento y ansiedad.
- Alzheimer, el Parkinson.
- Esquizofrenia y el autismo.
Por lo tanto, comprender y mantener una microbiota saludable no solo es crucial para la salud intestinal, sino que también puede ser clave para apoyar el bienestar emocional y cognitivo. [4], [12], [13], [14]
Comportamiento Emocional y Obesidad: El Papel de la Microbiota Intestinal
En personas con sobrepeso y obesidad, los estudios revelan un perfil intestinal disbiótico, a menudo con una menor diversidad microbiana. De hecho, la disbiosis relacionada con la obesidad conduce a complicaciones metabólicas, afectando la inmunidad, la regulación energética, las hormonas intestinales y los procesos inflamatorios. [15]
Sabemos que los ácidos grasos de cadena corta (AGCC) producidos por las bacterias intestinales, el butirato, por ejemplo, favorece la salud de las células del colon, mientras que el propionato regula la saciedad a través de funciones hepáticas, y el acetato influye en el metabolismo del colesterol y la regulación del apetito.. [16]

Foto de: The Microbiota-Gut-Brain Axis (2019) [1]
Estrés y Ansiedad: El Impacto en el Eje Intestino-Cerebro
La exposición prolongada al estrés puede llevar a la sobreactivación del núcleo paraventricular en el hipotálamo, resultando en niveles elevados de cortisol en sangre. Este aumento de cortisol puede alterar regiones clave del cerebro como el hipocampo, la amígdala y la corteza prefrontal, afectando la capacidad del eje hipotálamo-hipófisis-adrenal (HPA) para regular el estrés. De hecho, la inhibición inadecuada del HPA conduce a niveles altos y sostenidos de cortisol, contribuyendo a diversas afecciones, incluyendo el síndrome del intestino irritable (SII). Estudios indican que los individuos con SII predominante en diarrea muestran una mayor reactividad al cortisol en comparación con aquellos con SII predominante en estreñimiento o controles sanos. [17], [18]
Además, el estrés también influye en las funciones gastrointestinales, afectando la permeabilidad, motilidad, sensibilidad visceral, flujo sanguíneo, secreciones y composición de la microbiota. Los mecanismos subyacentes a estas alteraciones incluyen el aumento de cortisol, la activación del sistema nervioso simpático, la disfunción de la barrera intestinal y la estimulación de células inmunitarias. El estrés está asociado con varios problemas gastrointestinales, como:
- El reflujo gastroesofágico.
- Úlceras pépticas.
- Enfermedad inflamatoria intestinal.
- Intolerancias alimentarias. [1]
Por ejemplo, eventos de estrés agudo, como hablar en público, se sabe que alteran las secreciones de ácido y moco gástrico, lo que puede aumentar la permeabilidad intestinal y el malestar.
El Estrés en la Infancia y su Efecto a Largo Plazo en la Salud Intestinal
Estudios recientes revelan que el estrés en la primera infancia, como la separación materna en neonatos, puede llevar a un aumento en la producción de serotonina en el intestino, correlacionándose con síntomas de SII, especialmente en casos predominantes de diarrea. [19]
Respecto a la microbiota, se ha demostrado que en bebés, el estrés materno durante el embarazo se ha vinculado con disbiosis, caracterizada por un aumento de Proteobacterias y una disminución de bacterias beneficiosas, generando:
- Síntomas gastrointestinales.
- Un mayor riesgo de trastornos del desarrollo neurológico.
Además, la galanina, un neuropéptido presente en el intestino y el sistema nervioso central, estimula la liberación de cortisol y afecta la motilidad intestinal, la función pancreática y los niveles de la hormona de crecimiento. Por lo tanto, la microbiota intestinal puede activar el sistema inmune de la mucosa, un proceso crítico en los trastornos inmunológicos intestinales.
En el contexto del eje cerebro-intestino-microbiota, el cerebro gestiona funciones intestinales como la motilidad, la secreción y las respuestas inmunológicas. Sin embargo, el estrés interrumpe estas funciones, alterando la calidad y cantidad del moco, lo que afecta el hábitat microbiano en el intestino.
La microbiota intestinal también afecta la producción de ácido gamma-aminobutírico (GABA).
Es un neurotransmisor que calma la actividad cerebral y alivia la ansiedad. Debido a sus efectos calmantes, el GABA se encuentra frecuentemente en suplementos destinados a manejar la ansiedad y mejorar la calidad del sueño.
Curiosamente, investigaciones sugieren que las mujeres que consumen probióticos pueden exhibir una sensibilidad reducida a estímulos emocionales negativos, destacando la conexión intestino-cerebro. Además, ciertas cepas bacterianas, como Campylobacter jejuni, se han relacionado con un aumento de la ansiedad, ilustrando cómo los desequilibrios en la microbiota pueden afectar la salud mental. [20]
El Papel de la Melatonina en la Salud Intestinal y el Estrés [21]
La melatonina, conocida principalmente por regular el sueño, sin embargo, también juega un papel crucial en la salud gastrointestinal. Aunque se sintetiza y libera por la glándula pineal en el torrente sanguíneo, alcanzando su pico de secreción durante la noche, los niveles de melatonina en el tracto gastrointestinal son aproximadamente 400 veces más altos que en la glándula pineal.
La investigación indica que la melatonina ayuda a prevenir y sanar úlceras inducidas por el estrés actuando directamente en el intestino. Por ejemplo, un estudio mostró que la melatonina en la luz del duodeno estimula la liberación de bicarbonato para neutralizar el ácido gástrico que entra desde el estómago, una respuesta clave a la acidez inducida por el estrés.
Además, la melatonina reduce la inflamación en el intestino al neutralizar las especies reactivas de oxígeno e inducir enzimas antioxidantes como la superóxido dismutasa (SOD), catalasa (CAT) y glutatión peroxidasa (GSH-PX). [22], [23]
Los efectos protectores de la melatonina contra lesiones gastrointestinales inducidas por el estrés son notables. De hecho, actúa como antioxidante, reduce la inflamación y modula la motilidad intestinal. En humanos, un tratamiento oral de melatonina de 8 semanas ha demostrado aliviar el dolor abdominal, la hinchazón y los problemas de defecación en personas con síndrome del intestino irritable (SII). [24], [25]
El Síndrome del Intestino Irritable (SII) y su Etiología Multifactorial
El SII es un trastorno gastrointestinal funcional prevalente, afectando al 10-20% de la población mundial. A menudo está asociado con el estrés y se vincula con factores ambientales, estrés psicosocial, inflamación intestinal y desequilibrios en la microbiota. Los pacientes con SII suelen mostrar una mayor actividad simpática y una función parasimpática reducida, lo cual afecta la motilidad y la secreción intestinal. En casos de estrés severo, una desregulación del nervio vago, puede incluso llevar a hemorragias gastrointestinales y úlceras pépticas.
Por otro lado, en pacientes con SII predominante en diarrea, ciertas cepas probióticas han demostrado reducir la permeabilidad intestinal, resaltando el potencial terapéutico de la modulación de la microbiota. [17], [18]
Salud Intestinal y Otros Trastornos Mentales: Alzheimer, Depresión y Autismo
En pacientes con Alzheimer, la suplementación con probióticos ha mostrado ser prometedora para mejorar la función cognitiva. [26], [27]
La dopamina es crucial para regular la motivación, el placer, la relajación y la duración de la memoria. Investigaciones con ratones libres de gérmenes (sin microbiota) han mostrado que estos animales presentan niveles más bajos de dopamina, lo que indica la influencia de la microbiota intestinal en su producción.
Además, estudios que compararon la microbiota intestinal de 37 personas con depresión con la de 18 controles sanos revelaron patrones microbianos distintos. Las personas deprimidas tenían una menor abundancia de Bacteroidetes y una mayor presencia del género Alistipes, sugiriendo un posible vínculo entre la composición microbiana intestinal y los trastornos del estado de ánimo. [28], [29]
En cuanto al autismo, los estudios sugieren un perfil de microbiota distinto en los niños afectados, con diferencias notables en comparación con sus pares neurotípicos. Esta línea de investigación tiene el potencial de abrir nuevas vías terapéuticas para manejar el autismo y los síntomas relacionados. [30], [31]
Conclusiones
El concepto de sistemas aislados dentro del cuerpo humano está cada vez más desfasado. Hemos explorado cuán interconectados están realmente los sistemas del cuerpo y cómo una perspectiva holística mejora nuestra comprensión de la salud y el bienestar. Ver el cuerpo como un todo integrado, en lugar de una mera colección de partes separadas, permite una comprensión más profunda de sus funciones complejas y sus interdependencias.
Existen otros «ejes» fascinantes dentro del cuerpo que impactan significativamente la salud mental, y explorarlos podría arrojar aún más luz sobre enfoques de bienestar holísticos.
Si encontraste este artículo esclarecedor y tienes curiosidad sobre formas específicas de diagnosticar, tratar y mejorar este eje, házmelo saber en los comentarios; con gusto profundizaré en estrategias prácticas en un futuro artículo. Si quieres pedirme una visita puedes contactarme haciendo click aquí.
Si quieres saber más, te dejo este podcast en el que participé sobre cómo se relacionan la salud mental y el intestino.
REFERENCIAS
- The Microbiota-Gut-Brain Axis (2019) https://journals.physiology.org/doi/full/10.1152/physrev.00018.2018?rfr_dat=cr_pub++0pubmed&url_ver=Z39.88-2003&rfr_id=ori%3Arid%3Acrossref.org](https://journals.physiology.org/doi/full/10.1152/physrev.00018.2018?rfr_dat=cr_pub++0pubmed&url_ver=Z39.88-2003&rfr_id=ori%3Arid%3Acrossref.org
- Revised Estimates for the Number of Human and Bacteria Cells in the Body (2016)
https://pmc.ncbi.nlm.nih.gov/articles/PMC4991899/ - Microbiota and neurodevelopmental windows: implications for brain disorders (2014)
https://pubmed.ncbi.nlm.nih.gov/24956966/ - Gut and Brain: Investigating Physiological and Pathological Interactions Between Microbiota and Brain to Gain New Therapeutic Avenues for Brain Diseases (2021)
https://pmc.ncbi.nlm.nih.gov/articles/PMC8545893/ - Role of the gut microbiota in nutrition and health (2018)
https://pmc.ncbi.nlm.nih.gov/articles/PMC6000740/ - The gut-brain axis: interactions between enteric microbiota, central and enteric nervous systems (2015)
https://pubmed.ncbi.nlm.nih.gov/25830558/ - The Human Intestinal Microbiome in Health and Disease (2016)
https://www.nejm.org/doi/full/10.1056/NEJMra1600266 - Vagus Nerve and Underlying Impact on the Gut Microbiota-Brain Axis in Behavior and Neurodegenerative Diseases (2022)
https://pmc.ncbi.nlm.nih.gov/articles/PMC9656367/ - Changes of Dopamine and Tyrosine Hydroxylase Levels in the Brain of Germ-free Mice (2023)
https://www.ncbi.nlm.nih.gov/pmc/articles/pmid/36811101/ - Probiotic, Prebiotic, and Brain Development (2018)
https://pubmed.ncbi.nlm.nih.gov/29135961/ - Specialized metabolites from the microbiome in health and disease (SCFA) (2014)
https://pubmed.ncbi.nlm.nih.gov/25440054/ - The Gut-Brain Axis: Influence of Microbiota on Mood and Mental Health (2019)
https://pmc.ncbi.nlm.nih.gov/articles/PMC6469458/ - Intestinal microbiota and mental behavior disorders (2020)
http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0034-75312020000200016 - Cognitive-Behavioural Correlates of Dysbiosis: A Review (2020)
https://pmc.ncbi.nlm.nih.gov/articles/PMC7402132/ -
Dysbiotic Gut Bacteria in Obesity: An Overview of the Metabolic Mechanisms and Therapeutic Perspectives of Next-Generation Probiotics (2022)
- The role of short chain fatty acids in appetite regulation and energy homeostasis (2015)
https://pmc.ncbi.nlm.nih.gov/articles/PMC4564526/ - Pathophysiology underlying irritable bowel syndrome -From the viewpoint of dysfunction of autonomic nervous system activity (2014)
https://www.jstage.jst.go.jp/article/jsmr/45/1/45_1_15/_pdf/-char/en - Irritable bowel syndrome: A microbiome-gut-brain axis disorder? (2014)
https://pmc.ncbi.nlm.nih.gov/articles/PMC4202342/ - The microbiome-gut-brain axis during early life regulates the hippocampal serotonergic system in a sex-dependent manner (2012)
https://www.nature.com/articles/mp201277 - Consumption of Fermented Milk Product With Probiotic Modulates Brain Activity (2013)
https://www.gastrojournal.org/article/s0016-5085(13)00292-8/fulltext - Distribution, function and physiological role of melatonin in the lower gut (2011)
https://pmc.ncbi.nlm.nih.gov/articles/PMC3198018/ - Melatonin in the duodenal lumen is a potent stimulant of mucosal bicarbonate secretion (2002)
https://www.researchgate.net/publication/10834201_Melatonin_in_the_duodenal_lumen_is_a_potent_stimulant_of_mucosal_bicarbonate_secretion - Antioxidant Actions of Melatonin: A Systematic Review of Animal Studies (2023)
https://pmc.ncbi.nlm.nih.gov/articles/PMC11047453/ - Melatonin improves abdominal pain in irritable bowel syndrome patients who have sleep disturbances: a randomised, double-blind, placebo-controlled study (2005)
https://pmc.ncbi.nlm.nih.gov/articles/PMC1774717/ - Melatonin improves bowel symptoms in female patients with irritable bowel syndrome: a double-blind, placebo-controlled study (2005)
https://onlinelibrary.wiley.com/doi/10.1111/j.1365-2036.2005.02673.x - Probiotics for Alzheimer’s Disease: A Systematic Review(2022)
https://pmc.ncbi.nlm.nih.gov/articles/PMC8746506/ - Effect of Probiotic Supplementation on Cognitive Function and Metabolic Status in Alzheimer’s Disease: A Randomized, Double-Blind and Controlled Trial (2016)
https://www.frontiersin.org/journals/aging-neuroscience/articles/10.3389/fnagi.2016.00256/full - Altered Composition of Gut Microbiota in Depression: A Systematic Review (2020)
https://pmc.ncbi.nlm.nih.gov/articles/PMC7299157/#B25 - Correlation between the human fecal microbiota and depression (2015)
https://pubmed.ncbi.nlm.nih.gov/24888394/
- Multi-level analysis of the gut–brain axis shows autism spectrum disorder-associated molecular and microbial profiles (2023)
https://pmc.ncbi.nlm.nih.gov/articles/PMC10322709/ - Global prevalence of autism spectrum disorder and its gastrointestinal symptoms: A systematic review and meta-analysis (2022)
https://pmc.ncbi.nlm.nih.gov/articles/PMC9445193/



Dejar un comentario
¿Quieres unirte a la conversación?Siéntete libre de contribuir!